|
||||
|
|
ЛЕКЦИЯ № 2. Статистика состояния здоровья населения Методы изучения общественного здоровья В основе медицины лежат два фундаментальных понятия – «здоровье» и «болезнь». С этими основными категориями связаны все теоретические и практические проблемы здравоохранения, так как любая медицинская деятельность направлена прежде всего на сохранение и укрепление здоровья людей, предупреждение и лечение болезней. В современной литературе существует много различных трактовок понятия «здоровье», которые классифицируются следующим образом: 1) здоровье как отсутствие болезней; 2) здоровье и норма как тождественные понятия; 3) здоровье как единство морфологических, психоэмоциональных и социально-экономических понятий. Для этих определений общим является понятие здоровья как нечто противоположное болезни. Здоровье человека не может сводиться лишь к констатации отсутствия болезней, недомогания, дискомфорта. По определению ВОЗ, «здоровье является состоянием полноценного физического, духовного и социального благополучия, а не только отсутствием болезней и физических дефектов». Выделяют еще так называемое третье (или промежуточное) состояние, которое близко то к здоровью, то к заболеванию, но не является ни тем ни другим. К нему относят: неврастению, потерю аппетита, раздражительность, головную боль, усталость и т. п. Оно характерно для людей курящих, употребляющих алкоголь, перемещающихся из одного часового пояса в другой, а также людей в период полового созревания и угасания половой функции, для женщин в предродовом и послеродовом периодах и в старости, когда происходит упадок жизнедеятельности организма. Третье состояние снижает потенциальные возможности человека, не дает ему возможности использовать все психические и физические возможности, заложенные в него природой. В нем кроются истоки многих болезней, поэтому умение диагностировать это состояние, предотвращать и ликвидировать его – важнейшая задача медицинской науки и практического здравоохранения. Здоровье и болезни отдельного человека в своей основе выражаются биологическими критериями приспособления, изменчивости, наследственности. У человека общебиологические качества не являются основополагающими, они опосредуются социальными условиями его жизни. Вот почему следует говорить о здоровье и болезнях людей и подходить к человеку необходимо не только как к биологическому организму, но и как к социальному существу, т. е. трактовать «здоровье» и «болезнь» как биосоциальные категории. Невозможно понять и определить здоровье в отрыве от конкретной среды, в которой живет человек, поэтому грамотное определение здоровья возможно лишь на основе понимания сущности человека, проблемы соотношения социального и биологического. Здоровье человека исследуется и измеряется на различных уровнях. Если речь идет об отдельных людях, говорят об индивидуальном здоровье, если об их сообществах – о групповом здоровье, если о здоровье населения, проживающего на определенной территории, – о здоровье популяции. При оценке состояния здоровья каждый уровень требует своих подходов. Индивидуальное здоровье оценивается по персональному самочувствию, наличию или отсутствию заболеваний, трудоспособности, физическому состоянию и развитию и т. д. При оценке группового здоровья прибегают уже к специальным критериям. Здоровье населения изучается и на социологическом уровне, т. е. на уровне общественного здоровья. Общественное здоровье отражает здоровье индивидуумов, из которых и состоит общество. Это не только медицинское понятие, а в значительной степени общественная, социально-политическая и экономическая категория, поскольку внешняя социальная и природная среда опосредуется через конкретные условия жизни – труд и быт. Существуют три группы показателей, по которым судят о состоянии здоровья населения, – это: 1) демографические показатели; 2) показатели заболеваемости и инвалидности; 3) показатели физического развития. Большая часть показателей здоровья квалифицирует наличие и распространенность заболеваний, несчастных случаев, случаев смерти, стойкой потери трудоспособности, дефектов и отставания в психическом и физическом развитии, так как для медицины характерно сосредоточение внимания на патологических состояниях, т. е. определение здоровья через характер и интенсивность заболеваний. С понятием здоровья тесно связаны представления о факторах риска – состояниях, способствующих возникновению и развитию болезней. К числу главных факторов, определяющих здоровье, относятся: 1) факторы природной среды – климат данной территории, рельеф, флора и фауна местности, солнечная радиация, среднегодовая температура, комплекс космических факторов; 2) биологические и психологические факторы, которые характеризуют индивидуальность человека: наследственность, адаптационные свойства организма, темперамент, конституция, поведение, т. е. то, что характеризует индивидуальность человека; 3) социально-экономические факторы – социально-экономическое и политическое развитие общества, условия жизни, труд, быт и др.; 4) медицинские факторы – состояние здравоохранения, развитие медико-санитарных служб, дефекты и недостатки в организации медицинской помощи, медицинская активность населения. Человек получает сочетанное воздействие взаимосвязанных и обусловливающих друг друга факторов, поэтому комплексное медико-социальное исследование состояния здоровья населения проводится с учетом влияния большего числа факторов, их взаимосвязи и ранговой оценки каждого из них. Различают первичные факторы риска, которые зависят от социально-экономических, политических, природных условий, и вторичные факторы риска, которые способствуют возникновению патологических состояний и развитию болезней. Поэтому наряду с общепринятыми для характеристики здоровья показателями большое значение приобретают показатели, позволяющие оценить функциональное состояние организма по различным физиологическим и биохимическим сдвигам, которые еще не вызывают заболевания, но снижают адаптационные возможности организма и объединяются в понятие преморбидных состояний. Наиболее адекватным критерием общественного здоровья служит категория образа жизни, а показателем – медико-социальный потенциал трудоспособности. Исследование общественного здоровья, особенно здоровья здоровых, имеет стратегическое значение в профилактике заболеваний и улучшении здоровья населения. В настоящее время отмечается отрицательная тенденция к увеличению количества больных и лиц с факторами риска на фоне относительно небольшого удельного веса здоровых. Это делает особенно актуальным изучение состояния здоровья населения и решение проблем первичной профилактики болезней и различных патологических состояний. Демография Демография – это наука о народонаселении, термин происходит от греческого demos – «народ» и grapho – «описание». Задачей демографии является изучение территориального размещения населения, тенденций и процессов, происходящих в жизни населения в связи с социально-экономическими условиями, быта, традициями, экологическими, медицинскими, правовыми и другими факторами. Медицинская демография изучает взаимосвязь воспроизводства населения с социально-гигиеническими факторами и разрабатывает медико-социальные мероприятия, направленные на обеспечение наиболее благоприятного развития демографических процессов и улучшение здоровья населения. Статистическое изучение народонаселения ведется в двух основных направлениях: 1) статика населения; 2) динамика населения. Статика населения – это данные о численности населения, составе населения по полу, возрасту, социальному положению, профессии, семейному положению, уровню культуры, размещению и плотности населения. Учет численности и состава населения осуществляется путем периодически проводимых переписей населения – каждые 10 лет. Между переписями учет численности населения ведется путем регистрации рождений и смертей, а также регистрации населения по местожительству. При производстве переписи различают две категории населения: наличное и постоянное. Наличным (или фактическим) называется население, которое находится в момент переписи в данном населенном пункте, независимо от того, сколько времени тот или иной человек живет в нем и предполагает он или нет остаться там в дальнейшем. Постоянным называется население, постоянно живущее в данном населенном пункте, независимо от того, находится ли оно в наличии или во временном отсутствии в момент переписи. Постоянное население определяется путем прибавления к наличной численности населения временно отсутствующих и исключения временно прибывших в момент переписи. В здравоохранении для определения показателей рождаемости, смертности, заболеваемости и иного следует знать численность как постоянного, так и наличного населения. Показателем территориально-пространственного размещения населения служит плотность населения на 1 км2. Этот важный фактор учитывается при решении вопросов планирования здравоохранения. Распределение населения по полу и возрасту необходимо для определения перспектив роста населения, воспроизводства трудовых ресурсов, анализа данных о заболеваемости и смертности. С социально-экономической точки зрения большой интерес представляет выделение в составе населения трех основных возрастных групп (по участию населения в трудовом процессе): 1) моложе трудоспособного возраста (0 – 15 лет); 2) трудоспособный возраст (мужчины – 16 – 59, женщины – 16 – 54 лет); 3) старше трудоспособного возраста (мужчины – 60 лет и старше, женщины – 55 лет и старше). Вместе с тем при определении типа возрастной структуры населения учитывают в его составе долю лиц в возрасте от 0 до 14 лет, от 15 – 49 лет, 50 лет и старше (табл. 1). Прогрессивным считается тип населения, в котором доля детей в возрасте 0 – 14 лет превышает долю населения в возрасте 50 лет и старше. Регрессивным типом принято считать население, в котором доля лиц в возрасте 50 лет и старше превышает долю детского населения. Стационарным называется тип, при котором доля детей равна доле лиц в возрасте 50 лет и старше. Прогрессивный тип населения обеспечивает дальнейшее увеличение численности населения, регрессивный тип угрожает нации вымиранием, при стационарном типе естественный прирост населения происходит очень медленно или находится на стационарном (неизменном) уровне. Таблица 1 Возрастная структура населения, соответствующая трем типам 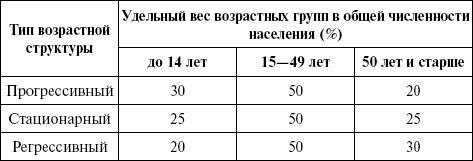 Статистическим показателем старения является доля лиц в возрасте 60 лет и старше (табл. 2). Особенностью XX в. является процесс «старения» населения. Таблица 2 Классификации обществ в зависимости от степени развития процесса старения населения  Процесс старения населения влияет на процессы воспроизводства населения, на характер патологии и распространенность хронических заболеваний, на уровень потребности населения в социальной помощи. В России в настоящее время имеет место выраженный процесс старения населения – демографическая старость (табл. 3). Таблица 3 Характеристика состава населения России (по переписи 1989 г.) 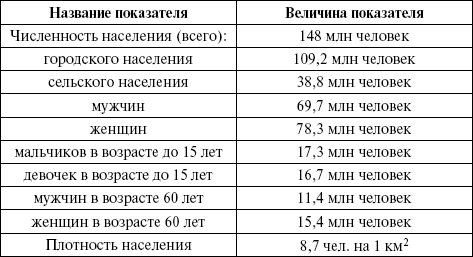 Динамика населения – это движение и изменение численности и состава населения, которое может происходить в результате механического движения – под влиянием миграционных процессов, социального движения, связанного с переходом из одной социальной группы в другую, и естественного движения населения в результате рождаемости и смертности. Механическое движение населения происходит в результате миграционных процессов. Различают внутреннюю и внешнюю миграцию, по продолжительности – временную, постоянную, а также сезонную и маятниковую. По характеру различают плановые и стихийные миграции. Миграция оказывает значительное влияние на общую численность населения и его состав, показатели воспроизводства населения. При оценке процессов миграции пользуются такими показателями, как: 1) оборот миграционных процессов; 2) сальдо миграции; 3) интенсивность миграции и др. Оборот миграционных процессов – сумма прибывших и убывших. Сальдо миграции (?) определяется как разность между количеством прибывших М+ и выбывших М – и может быть положительным и отрицательным:
Общая интенсивность миграции (?) – это отношение количества мигрирующих лиц к численности населения данной территории (S):
Соответственно определяется интенсивность миграции прибывших ?+ и убывших ? – :
Аналогично вычисляется возрастно-половая интенсивность миграции прибывших и убывших. Коэффициент эффективности миграции:
По данным переписи 1989 г., число прибывших на 1000 (интенсивность прибывших) составило 42, выбывших – 35, сальдо миграции (миграционный прирост) равен 7. В последние годы на миграционные процессы в большой мере влияют социально-экономические потрясения общества. Естественное движение населения оценивается санитарно-демографическими показателями. Основными показателями являются показатели рождаемости, смертности, естественного прироста населения, младенческой смертности, средней продолжительности предстоящей жизни, материнской смертности. Уточняющими показателями естественного движения населения являются: плодовитость, смертность детей до 5 лет, перинатальная смертность, материнская смертность. Рождаемость – процесс возобновления новых поколений, в основе которого лежат биологические факторы, влияющие на способность организма к воспроизведению потомства. Регистрация рождений основана на учете родившихся в учреждениях родовспоможения заполнением «Медицинского свидетельства о рождении» (ф. 103/у). Для характеристики уровня рождаемости применяется общий показатель рождаемости:
Среднегодовая численность населения равна полусумме численности населения на начало и конец года (численность населения на 1.01 + на 31.12 и деленное на 2). Общий показатель рождаемости дает только приближенное представление о процессе воспроизводства населения, так как исчисляется по отношению к численности всего населения. Более точные характеристики рождаемости получают путем вычисления специальных показателей (таких как показатель общей плодовитости, брачной плодовитости и др.). При вычислении показателей плодовитости (фертильности) расчет ведется на женщин детородного (фертильного) возраста – от 15 до 40 лет. Этот возрастной интервал называют генеративным, или плодовитым, периодом женщины. Показатель общей плодовитости (фертильности):
Этот показатель зависит от доли женщин детородного возраста в общей численности населения и обычно в 4 – 5 раз больше общего показателя рождаемости. Показатель брачной плодовитости (фертильности):
Кроме того, показатель рождаемости уточняется повозрастными показателями плодовитости, для чего весь генеративный период женщины условно подразделяется на интервалы (15 – 19, 20 – 24, 25-29, 30-34, 35-39, 40-44, 45-49 лет). Повозрастные показатели плодовитости:
В статистике рождаемости вычисляют суммарный показатель плодовитости, который показывает число детей, рожденных в среднем одной женщиной за весь плодовитый период ее жизни. Показатель вычисляется как сумма возрастных показателей плодовитости, рассчитанных по одногодичным возрастным интервалам (табл. 4). Таблица 4 Возрастные показатели плодовитости по возрастным интервалам 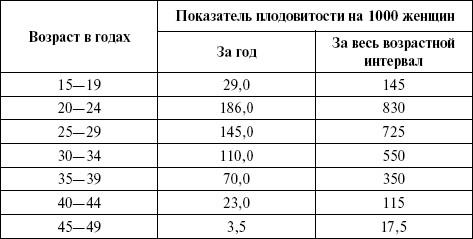 Числа за весь возрастной интервал получены путем умножения повозрастного показателя на величину возрастного интервала (5). Сумма чисел графы третьей показывает число детей, рожденных на 1000 женщин за весь плодовитый период; следовательно, на одну женщину приходится в среднем 2732,5 / 1000 = 2,73 детей. Брутто-коэффициент – число девочек, рожденных в среднем одной женщиной за весь плодовитый период жизни. Для его вычисления показатель суммарной плодовитости умножают на процент родившихся девочек в данном году. Так, если процент девочек от всех родившихся равен 49 (или 0,49), то брутто-коэффициент равен: 2,73 x 0,49 = 1,33. Теоретически максимальная величина брутто-коэффициента равна 4,9; если он более 2, то это свидетельствует об отсутствии сознательного ограничения рождаемости в широком масштабе. Определенное значение имеет нетто-коэффициент – чистый коэффициент воспроизводства женского населения, показывающий, сколько в среднем девочек, рожденных одной женщиной на протяжении всей ее жизни, дожило бы до возраста матери в момент их рождения при условии сохранения в каждом возрасте уровней рождаемости и смертности данного периода. Показатель дает обобщающую характеристику рождаемости и смертности в данный период времени. Показатель рождаемости в России имеет тенденцию к снижению, достигнув в настоящее время катастрофических пределов. Для оценки социального, демографического и медицинского благополучия той или иной территории необходимо учитывать не только показатели рождаемости, но и показатели смертности, так как взаимодействие между ними обеспечивает непрерывное воспроизводство населения. При анализе смертности используется ряд показателей, имеющих разное познавательное значение. Общий показатель смертности:
Однако общий показатель смертности мало пригоден для каких-либо сравнений, так как его величина в значительной мере зависит от особенностей возрастного состава населения. Так, рост общего показателя смертности в последние годы в некоторых экономически развитых странах не столько свидетельствует о действительном росте смертности, сколько отражает рост удельного веса лиц пожилого возраста в возрастной структуре населения. Более полную характеристику смертности дают специальные показатели. Показатели смертности отдельных возрастно-половых групп:
При изучении причин смерти вычисляют структуру причин смерти и уровень смертности по причинам. Смертность от данного заболевания (интенсивный показатель):
Структура причин смерти (экстенсивный показатель):
Уровень и структура смертности обусловлены сложным взаимодействием многих факторов, среди которых значительную роль играют социально-экономические. В России с начала 1990-х гг. наблюдается существенный подъем показателя общей смертности, что объясняется старением населения и социально-экономическими условиями в стране. В структуре причин смерти ведущее место занимают болезни системы кровообращения, злокачественные новообразования, несчастные случаи, травмы и отравления. Разработки материалов о смертности населения по причинам основаны на данных «Врачебного свидетельства о смерти» (ф. 106/у), «Фельдшерской справки о смерти» (ф. 106-1/у), «Врачебного свидетельства о перинатальной смерти» (ф. 106-2/у). Заполнение свидетельств о смерти и выбор первоначальной причины смерти производятся согласно существующим правилам. Естественный прирост населения служит обобщающей характеристикой роста населения. Естественный прирост может выражаться абсолютным числом какразность между числом родившихся и числом умерших за год. Кроме того, он может рассчитываться какразность показателей рождаемости и смертности. Высокий естественный прирост может рассматриваться как положительное явление только при низком уровне смертности. Высокий прирост при высокой смертности характеризует неблагоприятное положение с воспроизводством населения, несмотря на относительно высокий показатель рождаемости. Низкий прирост при высокой смертности указывает на неблагоприятную демографическую ситуацию. Низкий прирост при низкой смертности говорит о низкой рождаемости. Отрицательный естественный прирост (естественная убыль населения) свидетельствует о неблагополучии в обществе, что характерно для периода войны, экономических кризисов и других потрясений. В России с 1992 г. регистрируется отрицательный естественный прирост населения, который связан с негативным влиянием трех основных факторов, таких как: 1) продолжение в нашей стране глобального общемирового процесса демографического перехода к малодетной семье; 2) изменение возрастного состава населения – в настоящее время в возрастную группу наибольшей плодовитости (20 – 29 лет) вступили малочисленные контингенты женщин; 3) кризисное состояние социально-экономической сферы. Кроме того, тяжелые социально-экономические условия, экологическая обстановка привели к существенному ухудшению состояния здоровья населения. Для оценки общественного здоровья используется показатель средней продолжительности предстоящей жизни, который показывает, сколько лет в среднем предстоит прожить данному поколению родившихся, если на всем протяжении жизни этого поколения показатели смертности будут оставаться такими, какими они сложились на данный момент, и рассчитывается на основании повозрастных показателей смертности путем построения таблиц смертности. Младенческая смертность характеризует смерть новорожденных детей от рождения до исполнения одного года. Она выделяется из общей проблемы смертности населения ввиду особой социальной значимости. Ее уровень используется для оценки здоровья населения в целом, социального благополучия, качества лечебно-профилактического обслуживания женщин и детей. Документами для регистрации младенческой смертности являются «Врачебное свидетельство о смерти» (ф. 106/у) и «Врачебное свидетельство перинатальной смерти» (ф. 106-2/у). Анализ младенческой смертности включает: 1) младенческую смертность за календарный год; 2) младенческую смертность по месяцам календарного года; 3) младенческую смертность по периодам первого года жизни; 4) показатели младенческой смертности от данной причины. Показатель смертности за календарный год является суммарным, общим показателем при стабильном уровне рождаемости за два смежных года. Показатель младенческой смертности равен:
Так как в числе умерших детей могут быть родившиеся как в данном, так и в предыдущем календарном году, а число родившихся детей, как правило, бывает неодинаковым, существуют формулы более точного расчета младенческой смертности. В практическом здравоохранении для вычисления младенческой смертности используется рекомендованная ВОЗ формула РАТСА:
С целью оперативного наблюдения за младенческой смертностью для анализа сезонных колебаний вычисляются показатели за определенный календарный месяц. Показатель младенческой смертности уточняется ее анализом по периодам первого года жизни. Уровень и причины младенческой смертности неодинаковы в различные периоды жизни. Смерть детей на первом году жизни распределяется неравномерно по различным возрастным периодам. Максимальные показатели случаев смерти отмечены в первые сутки после рождения, но впоследствии вначале резко, а затем более постепенно происходит снижение с каждым прожитым днем, неделей и месяцем. Смерть детей в течение первой недели зарегистрирована в 80% случаев смерти детей первого месяца, смерть за первый месяц – около 70% всей младенческой смертности. По периодам первого года жизни выделяют следующие показатели младенческой смертности: 1) ранняя неонатальная смертность (смерть детей на первой неделе жизни):
2) неонатальная смертность (смерть детей на первом месяце жизни):
3) поздняя неонатальная смертность (смерть с 7-го по 27-й день жизни):
4) постнеонатальная смертность (смерть детей в возрасте старше одного месяца до исполнения им одного года жизни):
Для разработки мероприятий по снижению младенческой смертности проводится анализ младенческой смертности по причинам. Показатель младенческой смертности от данной причины:
В оценке здоровья детей первого года важным является показатель перинатальной смертности. Перинатальный период начинается с 22 недель внутриутробного развития плода, включает период родов и заканчивается через 7 полных дней жизни новорожденного. Перинатальный период включает в себя 3 периода: 1) антенатальный (с 22 недель беременности до родов); 2) интранатальный (период родов); 3) постнатальный (первые 168 ч жизни), который соответствует раннему неонатальному периоду. Преобладание смерти в каком-либо из периодов свидетельствует в определенной степени об уровне оказания медицинской помощи, качестве профилактических мероприятий в период беременности, родов, в первую неделю жизни. Показатель перинатальной смертности:
Антенатальная и интранатальная смертность в сумме дают мертворождаемость. По определению ВОЗ, в понятие мертворожденна включаются все случаи смерти плода и новорожденного с массой тела 500 г и более (или, если масса тела при рождении неизвестна, – длиной тела 25 см и более, или сроком беременности 22 недели и более). Несмотря на то что это определение официально было принято в России в 1993 г., до сих пор при вычислении показателя перинатальной смертности учитывается число плодов и новорожденных с массой тела 1000 г и более (или, если масса при рождении неизвестна, – длиной тела 35 см и более, или сроком беременности 28 недель и более). Мертворождаемость:
Младенческая смертность по месяцам календарного года:
Среднемесячное число родившихся = число родившихся в данном календарном месяце + число родившихся за 12 предыдущих месяцев, деленное на 13 (табл. 5). Таблица 5 Пример вычисления помесячных колебаний младенческой смертности 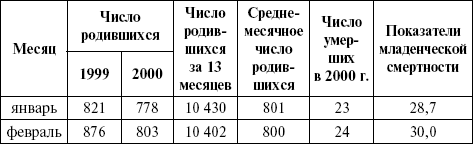 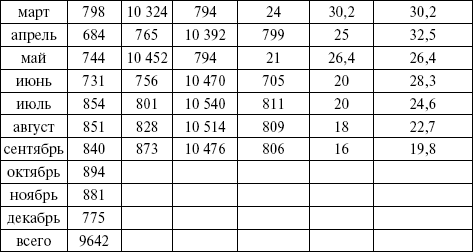 Для января 2000 г. число родившихся за 13 месяцев равно сумме родившихся на 1999 г. плюс число родившихся в январе: 9642 + 778 = 10 420 и т. д. 10 420/13 = 801. Показатель младенческой смертности на 1000 родившихся в январе составляет: 23 x 1000/801 = 28,7. При анализе младенческой смертности необходимо помнить о том, что использование показателей по месяцам календарного года возможно лишь на уровне области, так как в районе исследование не дает достоверных результатов. В структуре причин младенческой смертности в России первое место занимают болезни перинатального периода (гипоксия, асфиксия, родовая травма, внутриутробная инфекция), второе – врожденные аномалии развития, третье место принадлежит болезням органов дыхания, четвертое – инфекционным заболеваниям (таким как кишечные инфекции, сепсис и др.). В международной практике, помимо показателей младенческой смертности, принято рассчитывать коэффициент смертносmu детей в возрасте до 5 лет. Этот показатель выбран ЮНИСЕФ как характеризующий положение детей в различных государствах и индикатор благополучия детского населения. Коэффициент смертности детей в возрасте до 5 лет:
Кроме того, для характеристики здоровья населения используется показатель смертности детей до 15 лет. К демографическим показателям, уточняющим общий показатель смертности, относится материнская смертность. Согласно определению ВОЗ, под материнской смертностью понимается смерть женщины, обусловленная беременностью (независимо от ее продолжительности и локализации) и наступившая в период беременности или в течение 42 дней после ее окончания от какой-либо причины, связанной с беременностью, отягощенной ею либо ее ведением, но не от несчастного случая или случайно возникшей причины. Данный показатель позволяет оценить все потери беременных (от абортов, внематочной беременности, от акушерской и экстрагенитальной патологии в течение всего периода гестации), а также рожениц и родильниц в течение 42 дней после окончания беременности. Не входят в понятие «материнская смертность» случаи смерти в результате убийства, самоубийства, отравления, травмы и прочих насильственных причин. По рекомендации ВОЗ показатель материнской смертности рассчитывается на 100 000 живорожденных. Показатель материнской смертности:
Показатель материнской смертности следует рассчитывать на уровне района, города, области, края, республики. В учреждении, где произошла смерть, следует проводить детальный анализ каждого случая (без вычисления показателя) смерти с позиции ее предотвратимости. При оценке динамики материнской смертности на территориях с низкой рождаемостью, чтобы избежать ошибки, следует применять статистические методы, в частности выравнивание динамического ряда по методу скользящей средней, что позволяет заменить каждый уровень ряда на среднюю величину из данного уровня и двух соседних с ним, устранить влияние случайных колебаний на уровень динамического ряда и способствует выявлению основной тенденции. Анализ структуры причин материнской смертности позволяет установить место той или иной причины среди всех умерших женщин. Структура причин материнской смертности (экстенсивный показатель):
Существенное значение в анализе материнской смертности имеет вычисление частоты наступления смерти от отдельных причин. Материнская смертность от отдельных причин:
В структуре причин материнской смертности большую часть (80%) занимают акушерские причины, и приблизительно 20% занимают причины, связанные с беременностью и родами лишь косвенно (в частности, экстрагенитальные заболевания). Среди акушерских причин 70% принадлежит осложнениям беременности и родов, 25% – последствиям абортов и 5% – внематочной беременности. Среди экстрагенитальных заболеваний преобладают заболевания сердечно-сосудистой системы. Высокий уровень материнской смертности в стране объясняется рядом причин. В последние годы наблюдается всевозрастающее ухудшение показателей здоровья беременных женщин, снижаются показатель раннего охвата их врачебным наблюдением, качество диспансеризации беременных, отмечается высокая распространенность абортов. Одной из причин материнской смертности является недостаточная квалификация врачей акушеров-гинекологов. Физическое развитие Физические развитие является одним из объективных показателей состояния здоровья населения, который в настоящее время изменяется столь же резко, как и другие показатели (заболеваемость, смертность, младенческая смертность, средняя продолжительность жизни и др.). Методы статистического учета и анализа данных о физическом развитии населения получили глубокое научное обоснование и широко используются в практической научно-исследовательской деятельности учреждений здравоохранения. Под физическим развитием понимается комплекс морфологических и функциональных свойств организма, характеризующих размеры, форму, структурно-механические качества и гармоничность развития человеческого тела, а также запас его физических сил. Наблюдение за физическим развитием населения в России является обязательной составной частью государственной системы медицинского контроля за здоровьем. Оно носит систематический характер и распространяется на различные возрастно-половые группы населения. Основы физического развития закладываются в детском возрасте, поэтому показатели, его характеризующие, являются обязательными при оценке здоровья подрастающего поколения. Физическое развитие изучается обычно у новорожденных, детей различных возрастных групп и подростков, а также у взрослого населения для характеристики поколений разных лет рождения. Отмечаются различия в физическом развитии населения, проживающего в различных экономико-географических зонах, лиц разных национальностей. Под влиянием длительно действующих неблагоприятных факторов уровень физического развития снижается, и наоборот, улучшение условий, нормализация образа жизни способствуют повышению уровня физического развития. Различают три группы основных факторов, определяющих направленность и степень физического развития: 1) эндогенные факторы (наследственность, внутриутробные воздействия, недоношенность, врожденные пороки и пр.); 2) природно-климатические факторы (климат, рельеф местности, наличие рек, морей, гор, лесов и т. д.); 3) социально-экономические факторы (общественный строй, степень экономического развития, условия труда, быта, питания, отдыха, культурно-образовательный уровень, гигиенические навыки, воспитание и т. д.). Все эти факторы действуют в единстве и взаимообусловленности, однако, поскольку физическое развитие является показателем роста и формирования организма, оно подчиняется не только биологическим законам, но в большей степени зависит от сложного комплекса социальных условий, имеющих решающее значение. Социальная среда, в которой находится человек, формирует и изменяет его здоровье, в том числе определяет уровень и динамику физического развития. Таким образом, физическое развитие является интегральным показателем состояния здоровья, на который влияет многообразие внешних и внутренних факторов. В связи с этим основными задачами изучения физического развития населения являются: 1) наблюдение за уровнем и изменениями в физическом развитии различных групп населения; 2) углубленное изучение возрастно-половых закономерностей физического развития в связи с особенностями условий жизни, труда и быта, характера и формами медицинского обслуживания, занятиями спортом; 3) разработка возрастно-половых оценочных норм-стандартов физического развития населения для различных этнических групп в разных климатических зонах и экономических районах; 4) оценка эффективности оздоровительных мероприятий. Наблюдение и контроль за физическим развитием человека начинаются с момента рождения ребенка: в родильном доме специально изучаются особенности физического развития новорожденных. Эта работа продолжается в детских поликлиниках и дошкольных учреждениях. Обязательному наблюдению и медицинскому контролю подлежит физическое развитие школьников и подростков. Школьные врачи, пользуясь разработанными возрастно-половыми стандартами, могут производить групповую и индивидную оценку уровня физического развития школьников и корректировать его по мере надобности методами физического воспитания. Наблюдение за физическим развитием взрослого населения проводится в допризывный период, при призыве на военную службу, во время прохождения военной службы, а также при единовременных периодических углубленных медицинских осмотрах различных групп рабочих, служащих, студентов, спортсменов и пр. Данные о физическом развитии собирают всегда в процессе специально организованных исследований, на основе антропометрических измерений, проводимых по строго унифицированной программе. Антропометрические измерения должны проводиться в отношении отдельных групп населения в следующем порядке: 1) новорожденные измеряются в родильных домах при рождении и выписке; 2) дети первого года жизни и в возрасте от 1 года до 3 лет – в детских яслях и детских поликлиниках ежемесячно; 3) дети от 3 до 7 лет – в детских садах и детских поликлиниках 2 раза в год; 4) дети и подростки (школьники) от 7 до 18 лет – в школах 1 – 2 раза в год; 5) учащиеся и студенты ПТУ, средних специальных и высших учебных заведений – по месту учебы при проведении медосмотров 1 раз в год; 6) допризывники – в военкоматах по местожительству; 7) рабочая молодежь – в МСЧ предприятий при проведении медосмотров; 8) военнослужащие – в медпунктах по месту службы при проведении углубленных медицинских обследований 1 – 2 раза в год; 9) спортсмены – в медико-санитарных учреждениях спортивных обществ и лечебно-физкультурных диспансерах в установленном порядке. Так как физическое развитие зависит от возраста и пола, показатели вычисляются для однородных возрастно-половых групп в каждом районе наблюдения. В связи с тем, что скорость изменения показателей физического развития неодинакова в разные периоды жизни ребенка, группировка материала для различных возрастных периодов производится с разным временным «шагом»: 1) для детей первого года жизни – по месяцам; 2) для детей от 1 года до 3 лет – каждые 3 месяца; 3) для детей от 3 до 7 лет – по полугодиям; 4) для детей старше 7 лет – за каждый год. Существуют основные признаки физического развития, обычно регистрируемые в процессе проведения массовых медицинских осмотров населения. К ним относятся следующие. 1. Антропометрические, основанные на измерении размеров тела и скелета человека, включающие: 1) соматометрические – размеры тела и его частей; 2) остеометрические – размеры скелета и его частей; 3) краниометрические – размеры черепа. 2. Антропоскопические, основанные на описании тела в целом и отдельных его частей. К ним относятся: 1) тип телосложения; 2) развитие жирового слоя, мускулатуры; 3) форма грудной клетки, спины, живота, ног; 4) пигментация; 5) волосяной покров; 6) вторичные половые признаки и пр. 3. Физиометрические, определяемые с помощью специальных физических приборов. К ним относятся: 1) жизненная емкость легких (измеряется спирометром); 2) мышечная сила кистей рук (измеряется динамометром) и др. Таким образом, основными признаками физического развития являются длина и масса тела, выражающие упитанность, развитие костного скелета и мускулатуры. Кроме того, к ним относится окружность грудной клетки на вдохе и выдохе, которая характеризует ее вместимость и развитие дыхательных органов. Измеряется также рост сидя, характеризующий пропорциональность тела; у новорожденных измеряется окружность головы. При динамическом наблюдении оценивается прирост этих показателей за определенное время (например, за год). Для всесторонней характеристики физического развития изучаются, кроме того, особенности морфологического созревания (смена молочных зубов на постоянные, степень выраженности вторичных половых признаков, возраст наступления менархе и т. д.). Данные антропометрических измерений обрабатываются методом вариационной статистики, в результате чего получают средние величины роста, веса, окружности грудной клетки, используемые при индивидуальной и групповой оценке физического развития. Оценка физического развития имеет большое значение для многих областей медицины. Показатели физического развития используются для вычисления антропометрических маркеров риска ряда заболеваний и патологических состояний. В акушерстве измерение таза женщины позволяет определить тактику ведения родов. Антропометрические показатели используются для контроля за физическим развитием детей и подростков, оценки эффективности проводимых оздоровительных мероприятий, они необходимы для определения режима дня и физической нагрузки ребенка. Наряду с изучением данных антропометрии особое внимание уделяется оценке уровня биологического развития, т. е. биологического возраста. Замедленный темп биологического развития имеет существенное значение для решения вопроса о готовности ребенка к школьному обучению в связи с тем, что значительная часть этих детей испытывает серьезные трудности в школе, особенно в младших классах. Кроме того, оценка биологического возраста используется для определения спортивных возможностей ребенка, а также в судебно-медицинской практике. В клинической практике ряд антропометрических показателей являются важными критериями для определения таких понятий, как «живорожденность», «мертворожденность», «недоношенность», «масса тела при рождении» и др. В гигиене показатели физического развития необходимы для стандартизации одежды, обуви, мебели, рационального устройства рабочих мест. В военной медицине показатели физического развития помогают определить годность к военной службе и роду войск. Комплексная оценка физического развития, учитывающая и уровень биологического развития, и морфофункциональное состояние организма, позволяет выявить как детей, имеющих соответствующее возрасту гармоническое физическое развитие, так и детей с различными отклонениями за счет избытка или дефицита массы тела. Физическое развитие имеет важное медико-социальное значение. Его уровень во многом говорит о социальном благополучии общества. Нарушения физического развития могут свидетельствовать о неблагоприятных условиях и образе жизни ребенка и являются одним из критериев для определения уровня социального риска семьи, выделения социально неблагополучных семей, требующих мер медико-социального воздействия. Методы изучения физического развития Для получения точных результатов при оценке физического развития необходимо соблюдать ряд стандартных условий, а именно: оценка должна проводиться в утреннее время, при оптимальном освещении, наличии исправного инструментария, с использованием унифицированной методики и техники измерений. Антропометрия проводится с помощью специального инструментария: антропометра, ростомера, сантиметровой ленты, циркулей, циркулей-калиперов и т. д. Физиометрию проводят на специальных приборах. Кроме того, для оценки физического развития может использоваться фотография (так называемый метод стереофотограммометрии). Наблюдение за физическим развитием детей начинается с момента рождения. По определению ВОЗ, массой при рождении считается результат первого взвешивания плода или новорожденного, зарегистрированный после рождения. Эта масса должна быть установлена предпочтительно в течение первого часа жизни, до того, как в постнатальном периоде произойдет значительная потеря массы. Измерение длины тела новорожденного или плода должно обязательно производиться при вытянутом его положении на горизонтальном ростомере. Новорожденные (плоды), родившиеся с массой тела до 2500 г, считаются плодами с низкой массой тела при рождении, до 1500 г – с очень низкой, до 1000 г – с экстремально низкой. В дальнейшем регулярная оценка физического развития детей продолжается в детской поликлинике, детских дошкольных учреждениях, школах в сроки, установленные специальными приказами. Результаты оценки вносятся в «Историю развития новорожденного» (ф. 097/у), «Историю развития ребенка» (ф. 112/у), «Медицинскую карту ребенка» (ф. 025/у). Для изучения, анализа и оценки физического развития применяются два основных метода наблюдения: 1) генерализирующий метод (метод поперечного сечения популяции) – основан на одномоментном измерении детей различных возрастов, т. е. каждый ребенок измеряется 1 раз в каком-либо возрасте. Каждая возрастная группа должна состоять не менее чем из 100 человек. Этот метод очень распространен. Он отражает уровень физического развития детей в определенный момент и основан на большом числе наблюдений. Является наиболее репрезентативным для определения уровня физического развития широких масс населения; 2) индивидуализирующий метод (продольный срез) – основан на измерении одних и тех же детей в течение периода их роста и развития. Одна и та же группа детей наблюдается на протяжении определенного периода (например, года жизни), давая возможность получить достаточную насыщенность каждой возрастно-половой группы по месяцам или годам жизни при сравнительно небольшом числе наблюдений. Данная методика позволяет определить особенности физического формирования организма из месяца в месяц (или из года в год) наблюдаемой группы детей в однородной совокупности. Этот метод приобретает особое значение в связи с процессом акселерации, а также для стандартизации школьного и дошкольного оборудования, построения типо-ростовых шкал, для швейной и обувной промышленности. Этот метод не противоречит генерализирующему методу и является существенным дополнением к нему как в изучении процесса общего развития ребенка, так и в уточнении влияния средовых факторов в ходе этого развития. Для получения средних показателей физического развития проводится обследование больших групп практически здоровых людей различного возраста и пола. Полученные средние величины являются стандартами физического развития соответствующих групп населения. Чтобы полученные данные были приняты за стандарт, они должны отвечать следующим требованиям: 1) быть региональными; 2) разрабатываться на достаточно большой группе (не менее 100 детей); 3) из группы наблюдения должны быть исключены все случаи неоднородности (больные дети из разных совокупностей с «выскакивающими» данными, страдающие рахитом, эндокринными заболеваниями, с отклонениями в осанке); 4) должна применяться общепринятая единая методика обследования, измерения, обработки и анализа данных. Общепринятых стандартов физического развития не существует. Различные условия жизни в разных климатогеографических зонах, в городах и сельской местности, этнографические различия обусловливают разный уровень физического развития населения. В соответствии с этим определяются местные и региональные стандарты физического развития. Местные стандарты должны уточняться примерно через 5 лет в связи с постоянно меняющимися условиями и образом жизни. Индивидуальная оценка физического развития осуществляется путем сравнения антропометрических данных со стандартами, разработанными с использованием различных статистических методик, и определения степени их отклонения от средних величин. Методика вариационно-статистической разработки антропометрических данных. Выведение стандартов физического развития Полученные при антропометрических обследованиях числовые данные отдельных признаков (рост, вес, окружность груди и пр.) подвергаются обработке методом вариационной статистики для получения средних показателей – стандартов физического развития. Прежде всего производят тщательный просмотр собранного материала с целью отсева карт, не подлежащих разработке. Не включаются карты с ошибочными и сомнительными записями, а также карты детей, имеющих резко выраженные отклонения в состоянии здоровья: эндокринные расстройства, костный туберкулез, последствия полиомиелита, недавно перенесенные тяжелые инфекционные заболевания и пр. Исключают также карты с указанием на выраженный рахит, гипотрофию III степени, карты недоношенных и двоен. Таким образом, при статистической разработке для выведения стандартов физического развития используют только карты практически здоровых детей, не имеющих резких нарушений в состоянии здоровья. После просмотра материала его разбивают на группы, представляющие собой однородную статистическую совокупность по возрасту, полу, местожительству и др. Каждая возрастно-половая группа должна быть представлена не менее чем 100 картами. После группировки материала составляют вариационные ряды отдельно по каждому признаку. Затем рассчитывают средние величины – вычисляют простую, взвешенную или среднюю арифметическую по способу моментов; параметры средних: 1) среднее квадратическое отклонение (?), которое является мерой типичности средней арифметической для совокупности, из которой она получена; 2) среднюю ошибку средней арифметической (m), которая является мерой достоверности средней величины и позволяет с разной степенью вероятности определить пределы колебания средней в генеральной совокупности. Существуют различные способы индивидуальной и групповой оценки физического развития населения. Методики индивидуальной оценки физического развития 1. Оценка физического развития по методу индексов. В течение длительного времени для оценки физического развития использовался метод индексов. Индексы физического развития представляют собой соотношение отдельных антропометрических показателей, выраженное в математических формулах. Разные индексы включают разное число признаков. При использовании этой методики предполагается, что размеры тела изменяются пропорционально по отношению друг к другу. Однако в настоящее время установлено, что антропометрические показатели изменяются непропорционально, поэтому значение индексов для оценки физического развития снизилось. 2. Оценка физического развития по методу сигмальных отклонений. Метод сигмальных отклонений является наиболее простым. В этом случае показатели физического развития индивидуума сравнивают со средними арифметическими соответствующих возрастно-половых групп, взятыми из таблицы стандартов. Данные обследуемого, как правило, в той или иной мере отличаются от средних показателей либо в сторону увеличения, либо в сторону уменьшения признака. Для суждения о степени их отличия эту разницу с соответствующим знаком (+ или – ) делят на среднее квадратическое отклонение (?), получая так называемое сигмальное отклонение. Так устанавливают, на какую долю сигмы или на сколько сигм индивидуальный показатель отличается от средней арифметической этого признака данной возрастно-половой группы. Последовательно определяют сигмальные отклонения для роста, веса, окружности груди. По величине сигмальных отклонений судят о степени физического развития. Такая оценка проводится по формуле:
где V – варианта того или иного признака; М – средняя арифметическая признака для данной возрастно-половой группы; ? – среднее квадратическое отклонение. Результаты оцениваются следующим образом: при среднем физическом развитии индивидуальные значения отличаются от возрастных стандартов (М) не более чем на одну сигму в ту или другую сторону. В зависимости от размеров сигмальных отклонений выделяют 5 групп физического развития (табл. 6). Таблица 6 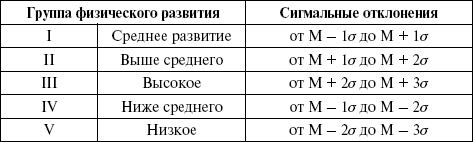 Пример 1. Средний рост мальчиков 10-летнего возраста равен 137 см, среднее квадратическое отклонение – 5,2 см, тогда школьник этого возраста, имеющий рост 142 см, получит оценку роста в долях сигмы, равную
т. е. рост школьника находится в пределах М + 1? и оценивается как средний, нормальный рост. Итоговые данные, получаемые по каждому признаку физического развития, в сигмальном выражении могут быть наглядно представлены в виде так называемого антропометрического профиля, который выполняется графически и показывает отличия телосложения данного человека от других лиц. Этот способ широко применяется при динамическом медицинском наблюдении за физическим развитием детей, спортсменов, военнослужащих и других групп населения. Для построения профиля физического развития проводят на равном расстоянии друг от друга горизонтальные линии по числу оцениваемых признаков. Чаще всего используют 3 основных показателя: рост, вес, окружность груди. Посередине этих линий проводят среднюю вертикальную, соответствующую М данных показателей. По правую сторону от этой средней линии на равном расстоянии наносят границы отклонений в пределах +1?, +2?, +3?, а по левую – соответственно – 1?, – 2?, – З?. По этим границам также проводят вертикальные линии. Величину сигмальных отклонений каждого признака откладывают точкой на соответствующей горизонтальной линии. Затем последовательно соединяют эти точки. При оценке физического развития исходят из расположения профиля. Кроме уровня физического развития, с помощью антропометрического профиля определяют пропорциональность развития. При пропорциональном развитии точки, обозначающие сигмальные отклонения отдельных признаков, лежат на одной вертикали или удалены друг от друга не более чем на 1 см. Пример 2. Девочка 9 лет имеет рост 131 см, вес – 28,5 кг, окружность груди – 65,5 см. Для определения уровня физического развития девочки по таблице стандартов находят среднюю арифметическую и среднее квадратическое отклонение роста, веса и окружности груди для девочек 9 лет. По этим данным строят таблицу расчета сигмальных отклонений (табл. 7). Таблица 7 Таблица расчета сигмальных отклонений 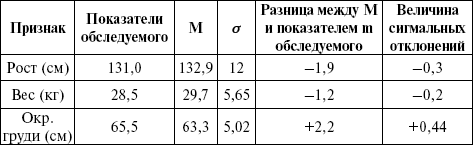 По величине сигмальных отклонений основных признаков строят график – антропометрический профиль физического развития (см. выше). Заключение: физическое развитие девочки оценивается как среднее и пропорциональное. Недостатком метода оценки физического развития путем определения сигмальных отклонений и построения антропометрического профиля является то, что каждый признак физического развития оценивается изолированно, вне корреляционной связи с другими. 3. Оценка физического развития по шкале регрессии. Этот метод получил наибольшее распространение, так как дает возможность выделить лиц с гармоническим и дисгармоническим развитием. Его преимущество заключается в том, что он позволяет дать комплексную оценку физического развития по совокупности признаков в их взаимосвязи, поскольку ни один из признаков, взятых каждый в отдельности, не может дать объективную и полную оценку физического развития. Сущность метода оценки по шкале регрессии заключается в следующем: при наличии связи между двумя признаками наблюдается последовательное увеличение значений одного из признаков (например, веса) при соответствующем увеличении другого признака (например, роста) при прямой связи и аналогично последовательное уменьшение – при обратной. Оценочные таблицы для комплексной оценки показателей физического развития в виде шкал регрессии составляют с помощью ряда параметров. К ним относятся: 1) коэффициент корреляции (р), выражающий величину связи между признаками; 2) коэффициент регрессии (R), показывающий величину изменения одного признака при изменении другого на единицу; 3) сигма регрессии, или частная сигма (?R), которая служит для определения величины индивидуального отклонения признака, сопряженного с другим. Метод шкал регрессии предусматривает распределение признаков физического развития на две категории: независимые (рост) и зависимые (вес и окружность грудной клетки). Таким образом, рост считается ведущим признаком физического развития и необходимым основанием для правильной оценки. При нормальном развитии ребенка увеличение роста сопровождается прибавкой массы тела и окружности грудной клетки. Таблицы, составленные по шкале регрессии для каждой возрастно-половой группы, содержат характеристики пяти ростовых групп (средний, ниже среднего, выше среднего, низкий и высокий рост). Величины роста приводятся для каждой группы в целых числах с интервалом в 1 см. В нормативную таблицу включаются теоретические значения зависимых признаков, вычисленные с учетом взаимосвязи между ростом и весом, ростом и окружностью грудной клетки по величине коэффициента регрессии. Так как определенному росту соответствует несколько значений веса или окружности грудной клетки, в таблице приводятся границы колеблемости зависимых признаков, установленные при помощи сигм регрессии (?R). В зависимости от соотношения между массой тела, окружностью грудной клетки и ростом физическое развитие считается гармоничным (нормальным), дисгармоничным и резко дисгармоничным. Гармоничным считается физическое развитие, при котором масса тела и окружность грудной клетки соответствуют длине тела или отличаются от должных в пределах одной сигмы регрессии (?R). Дисгармоничным считается физическое развитие, при котором масса тела и окружность грудной клетки отстают от должных на 1,1 – 2?R, а также более должных на ту же величину. Резко дисгармоничным следует считать физическое развитие, при котором масса тела и окружность грудной клетки отстают от должных на 2?R и более или превышают должные на ту же величину. При оценке физического развития по шкале регрессии определяют, к какой группе роста относится обследуемый, после чего находят должный вес и окружность грудной клетки. В таблице шкал регрессии значения зависимых признаков представлены с границами колебаний в пределах ±1?, что соответствует нормальному, гармоничному развитию. Поэтому в ряде случаев для проведения оценки физического развития достаточно простого сравнения. Оценка физического развития по шкалам регрессии проводится следующим образом: вычисляют разницу между данными обследования и должными величинами, выражая ее в сигмах регрессий (?R), т. е. разницу делят на сигму регрессии. Пример 3. Мальчик 8 лет (городской житель) имеет рост 129 см, вес – 30,1 кг, окружность груди – 65 см. По оценочной таблице рост 129 см относится к группе средних величин роста, ему соответствует вес 28,2 кг. Вес мальчика выше стандартного на 1,9 кг (30,1 кг – 28,2 кг = 1,9 кг). Эту разницу нужно разделить на частную сигму ?R = 2,88 х (1,9 / 2,88) = 0,65 (?). Таким образом, вес мальчика выше стандартного на 0,65? и находится в пределах средних величин. Окружность грудной клетки – 65 см, выше стандартной на 2,2 см (65 см – 62,8 см = +2,2), в долях сигмы регрессии это равно 2,2 / 3,37 – 0,65?, т. е. окружность груди также находится в средних пределах. Следовательно, физическое развитие мальчика среднее, гармоничное. Пример 4. Мальчик 7 лет (городской житель) имеет рост 128 см, вес – 32 кг, окружность груди – 68 см. По оценочной таблице рост относится к группе средних, вес выше стандартного (32 – 26,8 = 5,2) на 5,2 кг, что составляет +2,09? (5,2 / 2,48 =+2,09?). Окружность груди выше стандартной (68 см – 61,4 см = 6,6 см) на 6,6 см, что составляет +2,11? (6,6 / 3,12 = +2,11?). Следовательно, физическое развитие мальчика при среднем росте выше среднего (дисгармоничное). При индивидуальной оценке физического развития любым методом необходимо учитывать не только абсолютные величины основных соматометрических показателей, но и динамику этих показателей, а также описательные признаки – развитие мускулатуры, жироотложение, степень полового созревания и пр. Надо учитывать также показатели состояния здоровья. Только на основе анализа всех этих данных может быть дана правильная оценка физического развития растущего организма. Методика групповой оценки физического развития Оценка физического развития коллектива производится путем анализа возрастных изменений средних величин их средних квадратических отклонений, годичных приростов показателей в различные возрастные периоды; выявления половых различий в динамике показателей физического развития. Однако такая характеристика часто бывает недостаточной и возникает необходимость оценить сдвиги в физическом развитии детского или подросткового коллектива, произошедшие за тот или иной отрезок времени, или сравнить физическое развитие двух разных коллективов. Сравнительная оценка уровня физического развития различных коллективов или одного и того же коллектива в динамике производится путем определения достоверных различий средних величин основных признаков. В том и другом случае сравнению подлежат показатели физического развития однородных возрастно-половых групп. Достоверность различий средних величин изучаемых признаков определяют путем расчета критерия достоверности (критерия t) по формуле:  где М1 и M2 – средние арифметические; m1 и m2 – средние ошибки средних величин. Полученный критерий t оценивается следующим образом: если t ? 2, то различия средних величин достоверны, если t < 2, то различия не доказаны. Пример 5. В городе Н. проводится динамическое наблюдение за физическим развитием жителей школьного возраста. Установлены следующие показатели физического развития у девочек 10 лет. Таблица 8 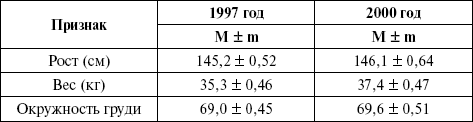 При сравнении показателей 1997 и 2000 гг. выявлено их увеличение. Необходимо определить достоверность этих различий. Тогда t роста = (146,1 – 145,2) / (v0,642 + 0,522) = 1,01; t веса = (37,4 – 35,8) / (v0,472 + 0,462) = 3,18; t окр. груди = (69,6 – 69,0) / (v0,512 + 0,452) = 0,88. Таким образом, только t веса > 2. Следовательно, за указанный отрезок времени у 10-летних девочек произошло достоверное увеличение веса. Акселерация Особенностью современной эпохи развития человеческого общества является ускорение темпов физического развития детей и подростков по сравнению с предшествующими поколениями. Явление акселерации характерно для большинства экономически развитых стран и в той или иной мере проявляется у представителей всех наций и затрагивает все возрастно-половые группы населения. Причины акселерации до сих пор остаются невыясненными. Ни одна из выдвинутых гипотез не в состоянии объяснить это явление. Известно, что на возникновение акселерационных сдвигов в организме влияют следующие факторы: 1) более интенсивная инсоляция; 2) улучшение питания детей (увеличение потребления животных белков и жиров, витаминов, концентратов для вскармливания грудных детей); 3) генетический фактор (постоянное смешивание населения, гетеролокальные браки и ускорение развития потомства в связи с гетерозисом, т. е. свойством гибридов I поколения превосходить по ряду признаков лучшую из родительских форм). В происхождении акселерации имеет значение суммарное воздействие биологических и социальных факторов. Процесс акселерации вполне управляемый и находится в зависимости от соответствующих изменений условий и уровня жизни, а социально-экономические факторы, играя роль регулирующих механизмов, влияют на ее темпы. Большое значение имеют популяционно-генетические процессы. Подвижность населения, способствуя расширению круга брачных связей, создает генетические предпосылки к повышению изменчивости соматического типа популяции, что способствует увеличению параметров физического развития. Процесс акселерации наблюдается уже в период внутриутробного развития плода – отмечается увеличение длины и массы тела детей при рождении. У подростков отмечаются ускорение темпов роста и массы тела, более раннее половое созревание и окостенение скелета. Среди детей с ускоренным развитием выделяют подгруппы с гармонической и дисгармонической акселерацией. При гармонической акселерации имеет место параллельное ускорение роста и биологического созревания, что приводит к более раннему завершению детства. При дисгармонической акселерации ускорение созревания может не сопровождаться ускорением роста и полового развития. Акселерация не может рассматриваться однозначно как положительный или отрицательный процесс. Она ставит много проблем перед современными медиками, а именно: 1) более раннее биологическое созревание, которое наступает до социальной зрелости и гражданской дееспособности (более раннее начало половой жизни, рост числа юных матерей, числа абортов у несовершеннолетних и т. д.); 2) необходимость в установлении новых форм трудовой, физической нагрузки, питания, нормативов детской одежды, обуви, мебели и предметов обихода; 3) нарастающая вариабельность всех признаков возрастного развития и созревания, усложнение дифференцировки нормы и патологии. Акселерация накладывает свой отпечаток на развитие организма и в более старшем возрасте, а также на характер проявления ряда заболеваний. Например, у женщин отодвигается наступление климакса, наблюдается учащение заболеваний острыми формами ревматизма у детей младшего возраста, чаще встречается юношеская гипертония. Акселерационные сдвиги носят периодический характер и имеют кратковременные периоды стабилизации. В конце XX в. отмечается замедление акселерации – «десельрация» – явление, обратное акселерации. Заболеваемость Заболеваемость наряду с санитарно-демографическими показателями и показателями физического развития является одним из важнейших критериев, характеризующих здоровье населения. Данные о частоте возникновения и структуре заболеваемости, а также распространения болезней имеют большое значение в различных сферах управления здравоохранением, в частности требуются для: 1) подготовки и правильной расстановки кадров; 2) планирования сети; 3) рациональной организации различных видов медико-социальной помощи; 4) проведения профилактических и оздоровительных мероприятий; 5) контроля за качеством медицинской помощи. С помощью показателей заболеваемости населения оценивают деятельность врачей, медицинских учреждений, органов управления здравоохранением. Под заболеваемостью подразумеваются данные о распространенности, структуре и динамике различных болезней, зарегистрированных среди населения в целом или в его отдельных группах (территориальных, возрастных, половых, профессиональных и др.). При изучении заболеваемости необходимо пользоваться единой методологической основой, включающей правильное применение терминов и одинаковое их понимание, унифицированную систему учета, сбора и анализа информации. Заболеваемость (первичная заболеваемость) – совокупность новых, нигде ранее не учтенных и впервые выявленных в данном календарном году заболеваний. Распространенность (болезненность) – совокупность всех имеющихся заболеваний, как впервые выявленных в данном году, так и в предыдущие годы, по поводу которых больной вновь обратился за медицинской помощью в данном календарном году. Патологическая пораженность – совокупность заболеваний, а также преморбидных форм и состояний, выявленных при медицинских осмотрах. Накопленная заболеваемость – все случаи зарегистрированных заболеваний за ряд лет. Истинная заболеваемость – сумма всех заболеваний, выявленных по данным обращаемости и при медицинских осмотрах в данном году. Для глубокого изучения и анализа уровней, структуры и динамики заболеваемости введен обязательный учет заболеваний пациентов, обращающихся за медицинской помощью во все медицинские учреждения; больных, находящихся на стационарном лечении, а также патологических состояний, выявленных при медицинских осмотрах. Сведения о заболеваемости получают и при анализе смертности. В статистике заболеваемости принято выделять: 1) заболеваемость по данным обращаемости за медицинской помощью: а) общую заболеваемость; б) инфекционную заболеваемость; в) заболеваемость важнейшими неэпидемическими болезнями; г) госпитализированную заболеваемость; д) заболеваемость с временной утратой трудоспособности; 2) заболеваемость по данным медицинских осмотров; 3) заболеваемость по данным о причинах смерти. Изучение заболеваемости проводится в той же последовательности и по тем же этапам, что и любое статистическое исследование: составление плана и программы, сбор материала, его обработка и анализ. Методика изучения общей заболеваемости Общая заболеваемость – это совокупность заболеваний (острых и хронических) среди тех или иных групп населения за определенный календарный год. Изучение общей заболеваемости проводится по данным амбулаторно-поликлинических учреждений. Данные общей заболеваемости необходимы для полной характеристики здоровья населения. Единицей наблюдения является первичное обращение пациента к врачу по поводу конкретного заболевания в данном календарном году. Основным учетным документом является «Статистический талон для регистрации заключительных (уточненных) диагнозов» (ф. 025-2/у). «Статистический талон» заполняется на каждый случай острого заболевания (со знаком «+»), на каждый случай впервые в жизни выявленного хронического заболевания (со знаком «+»), а также при первом обращении в текущем календарном году по поводу ранее выявленного хронического заболевания (со знаком « – »). Хронические заболевания учитываются только 1 раз в году, обострения хронических заболеваний в этом году повторно как заболевания не учитываются. На основе разработки данных по «Статистическим талонам» заполняется «Отчет о заболеваемости» (ф. 12). При изучении первичной заболеваемости населения по данным обращаемости учитываются «Статистические талоны», заполненные только на впервые выявленные заболевания (со знаком «+»). При изучении распространенности заболеваний по данным обращаемости учитываются все статистические талоны, заполненные в течение года, как в случаях впервые установленных диагнозов со знаком «+», так и перешедших с прошлых лет со знаком « – ». При анализе общей заболеваемости принято рассчитывать следующие показатели. Первичная заболеваемость:
Распространенность:
Общие показатели заболеваемости дают лишь общее представление об уровне заболеваемости. Более точно характеризуют общую заболеваемость специальные показатели (возрастно-половые, по диагнозам, профессии и др.). Возрастно-половые показатели заболеваемости:
Показатель общей заболеваемости по диагнозам:
Аналогично вычисляются специальные показатели распространенности по полу, возрасту, диагнозу и пр. Оценить тяжесть течения заболеваний позволяют следующие показатели. Структура общей заболеваемости (удельный вес тех или иных заболеваний в общей заболеваемости):
Показатель смертности:
Показатель летальности:
Показатели смертности и летальности можно вычислять также по полу, возрасту, профессии и др. При анализе заболеваемости по данным обращаемости следует помнить, что она зависит от обращаемости населения за медицинской помощью. На обращаемость, в свою очередь, оказывают влияние доступность медицинской помощи, медицинская активность населения, материальное благосостояние, квалификация врачей и другие факторы. Методика изучения инфекционной заболеваемости В РФ действует строгая система контроля за инфекционной заболеваемостью. Специальный обязательный учет инфекционных заболеваний связан с необходимостью проведения текущих и предупредительных противоэпидемических мероприятий. Информация о каждом случае обнаружения инфекционного заболевания должна быть представлена в районные или городские центры санэпиднадзора (ЦСЭН). Все инфекционные заболевания в зависимости от способа оповещения о них можно разделить на четыре группы, для каждой из которых существует своя система сбора информации и обработки данных. 1. Карантинные заболевания – особо опасные инфекции (чума, холера, натуральная оспа, желтая лихорадка, возвратный тиф) характеризуются высокой контагиозностью и высокой летальностью, к которым применяют международные карантинные ограничения в соответствии с международными медико-санитарными правилами. При выявлении карантинных заболеваний или подозрении на них незамедлительно информируются не только руководители санитарно-эпидемиологической службы, но и органы управления здравоохранением вплоть до Министерства здравоохранения РФ. В случае выявления карантинных заболеваний применяются меры экстренного характера, включая создание чрезвычайных противоэпидемических комиссий (ЧПК). 2. О таких заболеваниях, как грипп, острые респираторные инфекции, лечебно-профилактические учреждения подают в центр санэпиднадзора суммарные (цифровые) сведения за месяц, а в период эпидемии – ежедневно по форме № 85-грипп, которая составляется на основании «Статистических талонов для регистрации заключительных (уточненных) диагнозов». 3. Заболевания, о каждом случае которых сообщается в центр санэпиднадзора с приведением детальных сведений: брюшной тиф, паратифы, дизентерия, энтериты, туляремия, сибирская язва, бруцеллез, дифтерия, корь, коклюш, эпидемический паротит, ветряная оспа, краснуха, менингиты, энцефалиты, инфекционный гепатит, скарлатина, столбняк, полиомиелит, бешенство, риккетсиозы (включая сыпной тиф), малярия, лептоспироз, сепсис у детей первого года жизни, геморрагическая лихорадка и орнитоз. В случае обнаружения данных заболеваний заполняется «Экстренное извещение об инфекционном заболевании, пищевом, остром профессиональном отравлении, необычной реакции на прививку» (ф. 058/у) врачами или средним медицинским персоналом лечебно-профилактических учреждений всех ведомств и в течение 12 ч передается в районный или городской ЦСЭН. 4. Заболевания, которые регистрируются как важнейшие неэпидемические болезни с одновременной информацией служб санэпиднадзора (бациллярная форма туберкулеза, сифилис, гонорея, грибковые заболевания, трахома). Оформляется не только «Извещение о больном с впервые в жизни установленным диагнозом активного туберкулеза, венерической болезни, трихофитии, микроспории, фавуса, чесотки, трахомы» (ф. 089/у), но и «Экстренное извещение об инфекционном заболевании» (ф. 058/у). Экстренные извещения, отправленные в ЦСЭН, регистрируются в «Журнале учета инфекционных заболеваний» (ф. 060/у), который служит для персонального учета больных инфекционными заболеваниями и контроля движения извещений. Журнал ведется во всех лечебно-профилактических учреждениях, медицинских кабинетах школ, детских дошкольных учреждений, в ЦСЭН и используется для составления ежемесячного отчета об инфекционных заболеваниях. На основе записей в этом журнале ЦСЭН составляется «Отчет о движении инфекционных заболеваний» (ф. 85-инф.) с анализом данных за каждый месяц, квартал, полугодие и год. Для детального разбора каждого случая инфекционной заболеваемости используется «Карта эпидемиологического обследования очага инфекционных заболеваний» (ф. 357/у), заполняемая в ЦСЭН. При анализе инфекционной заболеваемости вычисляются следующие показатели. Общий показатель инфекционной заболеваемости:
Возрастно-половые показатели инфекционной заболеваемости:
Показатель инфекционной заболеваемости по диагнозам:
Структура инфекционной заболеваемости (экстенсивный показатель):
Удельный вес (доля) инфекционной заболеваемости в общей заболеваемости:
Очаговость (интенсивный показатель):
Показатель смертности (характеризует тяжесть заболевания):
Показатель летальности (экстенсивный показатель):
При углубленном изучении инфекционной заболеваемости анализируются сезонность, частота выявленных бактерионосителей, эффективность профилактических прививок и иное, что дает возможность врачам разработать необходимые мероприятия по борьбе с инфекционными заболеваниями. Методика изучения важнейших неэпидемических заболеваний Организация специального учета таких важнейших неэпидемических заболеваний, как туберкулез, венерические заболевания, микозы (трихофития, микроспория, фавус, чесотка), трахома, злокачественные новообразования и психические заболевания, связана с тем, что они требуют раннего выявления, всестороннего обследования больных, взятия их на диспансерный учет, постоянного наблюдения и специального лечения, а в ряде случаев – и выявления контактов. При их обнаружении заполняется «Извещение о больном с впервые в жизни установленным диагнозом активного туберкулеза, венерической болезни, трихофитии, микроспории, фавуса, чесотки, трахомы, психического заболевания» (ф. 089/у) или «Извещение о больном с впервые в жизни установленным диагнозом рака или другого злокачественного новообразования» (ф. 090/у). «Извещение» (ф. 089/у) составляется врачами всех ЛПУ независимо от их специальности, места работы и условий выявления заболевания на всех больных, у которых впервые в жизни выявлено заболевание. Средний медицинский персонал составляет извещение только на больных чесоткой. «Извещение» (ф. 090/у) составляется врачами общей и специальной сети лечебно-профилактических учреждений, в которых у больного впервые в жизни установлен диагноз злокачественного новообразования. Извещения составляются на больных, у которых заболевание выявлено: 1) при самостоятельном обращении в поликлинику за медицинской помощью; 2) при целевых и периодических профилактических осмотрах; 3) при медицинском освидетельствовании; 4) при обследовании в стационаре; 5) во время операции; 6) на вскрытии; 7) при сверке сведений об умерших от злокачественных новообразований с данными ЗАГСов и статистических управлений, если выясняется, что диагноз установлен после смерти. Составленные извещения (ф. 089/у) или (ф. 090/у) в трехдневный срок отсылаются в соответствующие диспансеры (противотуберкулезный, кожно-венерический, психоневрологический, онкологический) по местожительству больного. Составляемые в диспансерах статистические отчеты содержат сведения, достаточные для анализа заболеваемости по отдельным болезням, их стадиям и локализации, полу и возрасту, местожительству больного. На основе этих данных рассчитываются показатели заболеваемости. При анализе заболеваемости важнейшими неэпидемическими заболеваниями вычисляются определенные показатели. Общий показатель заболеваемости важнейшими неэпидемическими заболеваниями (частота неэпидемических заболеваний):
Распространенность важнейших неэпидемических заболеваний:
Показатель заболеваемости тем или иным важнейшим неэпидемическим заболеванием – число впервые зарегистрированных тех или иных важнейших неэпидемических заболеваний в данном году на 1000 (10 000, 100 000) населения. Показатель распространенности того или иного важнейшего неэпидемического заболевания – число тех или иных важнейших неэпидемических заболеваний, впервые зарегистрированных в данном году и перешедших с предыдущих лет на 1000 (10 000, 100 000) населения. Показатель заболеваемости важнейшими неэпидемическими заболеваниями в зависимости от возраста, пола, профессии, местожительства и иного – число впервые зарегистрированных важнейших неэпидемических заболеваний в данном году среди лиц определенного пола, возраста, профессии на 1000 (10 000, 100 000) населения определенного пола, возраста, профессии и др. Структура заболеваемости важнейшими неэпидемическими заболеваниями – это процентное отношение того или иного важнейшего неэпидемического заболевания, зарегистрированного в данном году, к общему числу всех важнейших неэпидемических заболеваний. Показатель летальности – число умерших от того или иного важнейшего неэпидемического заболевания в данном году на 100 зарегистрированных больных соответствующего неэпидемического заболевания. Методика изучения госпитализированной заболеваемости Госпитализации отводится важное место в статистике здравоохранения. Единицей учета в данном случае является случай госпитализации больного в стационар, а учетным документом – «Статистическая карта выбывшего из стационара» (ф. 066/у), которая составляется на основании «Медицинской карты стационарного больного» (ф. 003/у) и является статистическим документом, содержащим сведения о больном, выбывшем (выписанном, умершем) из стационара. На основании разработки «Статистических карт выбывшего из стационара» и годовых отчетов рассчитываются следующие показатели госпитализированной заболеваемости. Частота (уровень) госпитализации:
Степень госпитализации:
Частота госпитализированных по поводу данного заболевания:
Структура (состав) госпитализированной заболеваемости:
Состав госпитализированных больных по полу, возрасту, профессии и другим группам:
Средняя длительность госпитализации:
Показатель больничной летальности:
Два последних показателя можно рассчитывать как для всех больных, так и для больных с отдельными заболеваниями. По показателям госпитализированной заболеваемости нельзя судить о распространенности того или иного вида патологии, однако они дают представление о наиболее тяжелой патологии, характере и объеме медицинской помощи, продолжительности и исходах лечения. Методика изучения заболеваемости с временной утратой трудоспособности Изучение заболеваемости с временной утратой трудоспособности имеет большое медицинское, социальное и экономическое значение. Заболеваемость с временной утратой трудоспособности имеет ряд особенностей, отличающих ее от общей заболеваемости населения. Единицей наблюдения при изучении заболеваемости с временной утратой трудоспособности является каждый случай потери трудоспособности в данном году. Каждый случай утраты трудоспособности регистрируется листком нетрудоспособности, который выдается не только при заболеваниях и травмах, но и при уходе за больными, при беременности родах, карантине, протезировании, санаторно-курортном лечении. На основании разработки данных из листков нетрудоспособности составляется «Отчет о заболеваемости с временной нетрудоспособностью» (ф. 016), который предназначен для учета и анализа временной нетрудоспособности работающих и составляется ежемесячно, ежеквартально, за полугодие и за год. Для анализа заболеваемости с временной утратой трудоспособности рассчитываются следующие показатели: Число случаев нетрудоспособности на 100 работающих:
Число дней нетрудоспособности на 100 работающих:
Средняя длительность одного случая нетрудоспособности:
Структура заболеваемости с временной утратой трудоспособности в днях:
Структура заболеваемости с временной утратой трудоспособности в случаях:
«Индекс здоровья» – это доля неболевших среди всех работающих:
Первые три показателя вычисляются как в целом по всем заболеваниям, так и в отдельности для каждого заболевания. Число случаев нетрудоспособности на 100 работающих указывает на уровень заболеваемости рабочих. Число дней нетрудоспособности на 100 работающих зависит от многих факторов, влияющих на длительность нетрудоспособности, и характеризует тяжесть заболевания. Методика изучения заболеваемости по данным медицинских осмотров Медицинские (профилактические) осмотры являются одной из форм лечебно-профилактической помощи, заключающейся в активном обследовании населения с целью раннего выявления заболеваний. Они дают наиболее полную информацию обо всех имеющихся на момент осмотра хронических и острых заболеваниях с клиническими проявлениями, а также о субклинических формах. Медицинские осмотры разделяют на: 1) предварительные; 2) периодические; 3) целевые. Все контингенты, подвергаемые предварительным и периодическим медицинским осмотрам, можно разделить на три группы: 1) работники предприятий, учреждений и организаций, имеющие контакт с неблагоприятными производственными факторами; 2) работники пищевых, детских и некоторых коммунально-бытовых учреждений, которые при поступлении на работу и впоследствии через определенные сроки проходят бактериологическое обследование для выявления инфекционных болезней или бациллоносительства, поскольку могут стать источником массового заражения; 3) дети, подростки, учащиеся ПТУ и средних специальных учебных заведений, студенты очной формы обучения. Предварительные медицинские осмотры позволяют определить соответствие состояния здоровья требованиям профессии или обучения, а также выявить заболевания, которые могут обостриться и прогрессировать в условиях работы с неблагоприятными факторами профессионального характера или в процессе учебы. Основная задача периодических медицинских осмотров – выявление ранних признаков профессиональных заболеваний или отравлений, а также заболеваний, этиологически не связанных с профессией, но при которых продолжение контакта с неблагоприятными факторами, связанными с профессиональной деятельностью, представляет опасность для здоровья. Целевые медицинские осмотры проводятся для раннего выявления ряда заболеваний (туберкулеза, злокачественных новообразований, болезней органов кровообращения, дыхания, гинекологических заболеваний и др.) при одномоментных осмотрах в организованных коллективах или при осмотре всех лиц, обращающихся за медицинской помощью в лечебно-профилактические учреждения (ЛПУ). Результаты медицинских осмотров фиксируются в следующих документах ЛПУ: 1) «Карте подлежащего периодическому осмотру» (ф. 046/у) для лиц, проходящих обязательные периодические осмотры; 2) «Медицинской карте амбулаторного больного» (ф. 025/у); 3) «Истории развития ребенка» (ф. 112/у); 4) «Медицинской карте ребенка» (ф. 026/у) для школ, школ-интернатов, детских домов, детских садов, яслей-садов; 5) «Медицинской карте студента вуза, учащегося среднего специального учебного заведения» (ф. 025-3/у); 6) «Карте учета диспансеризации» (ф. 131/у) для всех лиц, проживающих, учащихся, посещающих детские дошкольные учреждения в районе деятельности поликлиники, работающих на предприятиях и проходящих ежегодные медицинские осмотры; 7) «Карте профилактически осмотренного с целью выявления» (ф. 047/у) – служит для регистрации осмотров, проводимых с целью раннего выявления отдельных форм и групп заболеваний. Она ведется во всех лечебно-профилактических учреждениях, проводящих целевые осмотры населения, используется для записи лиц, обратившихся для профилактического осмотра. Карта не заполняется на лиц, подлежащих периодическим осмотрам, так как целевые осмотры этих контингентов проводятся одновременно с периодическим осмотром (присоединяются к нему) и регистрируются в ф. 046/у; 8) «Списке лиц, подлежащих целевому медицинскому осмотру» (ф. 048/у), который заполняется вместо ф. 047/у в небольших лечебно-профилактических учреждениях, где нецелесообразно создание специальных картотек осмотренных. Перечисленные выше документы позволяют: 1) получить точное представление о распространенности патологии среди населения; 2) определить динамику ее изменения; 3) оценить эффективность проводимого лечения; 4) просмотреть организационные мероприятия за ряд лет. Для того чтобы медицинский осмотр был достаточно эффективным, необходимо обеспечить его четкую организацию, привлечение высококвалифицированных специалистов, использование современной техники. Для анализа заболеваемости по данным медицинских осмотров используются следующие показатели. Частота выявленных заболеваний при профилактических осмотрах:
Частота выявленных заболеваний при профилактических осмотрах по отдельным нозологическим формам:
Структура заболеваемости по данным профосмотров:
«Индекс здоровья»:
Методика изучения заболеваемости по данным о причинах смерти Заболеваемость по данным о причинах смерти изучается за год по «Медицинскому свидетельству о смерти» и «Врачебному свидетельству о перинатальной смерти». Единицей совокупности при изучении этого вида заболеваемости является каждый умерший в данном году. При анализе заболеваемости по данным о причинах смерти используются следующие показатели. Общий показатель смертности:
Частота смертности в зависимости от заболевания:
Частота смертности в зависимости от пола, возраста и иных групп:
Структура причин смерти:
Подробная характеристика показателей смертности дана в разделе «Демография». При учете заболеваемости населения по данным о причинах смерти выявляются наиболее тяжелые заболевания, закончившиеся летальным исходом. Изучение причин смерти позволяет установить не только характер и тяжесть заболевания, но также недостатки в организации медицинской помощи населению. Инвалидность Классификация инвалидности основывается на двух основных понятиях: 1) степени утраты трудоспособности (3 группы инвалидности); 2) причинах утраты трудоспособности (6 причин инвалидности). Тяжесть инвалидности может быть различной – от ограничения трудоспособности по основной специальности и переводу на более легкий труд до полной ее утраты во всех видах профессиональной деятельности. В зависимости от степени потери или ограничения трудоспособности различают три группы инвалидности. Первая группа инвалидности устанавливается: 1) лицам, у которых вследствие стойких и тяжелых нарушений функций организма наступила полная постоянная или длительная потеря трудоспособности, нуждающимся в повседневном, систематическом уходе, помощи или надзоре; 2) в некоторых случаях – лицам, имеющим стойкие, резко выраженные функциональные нарушения и нуждающимся в постороннем уходе или помощи, но которые могут быть привлечены и приспособлены к отдельным видам трудовой деятельности в особо организованных условиях (работа на дому, специальные производства, рабочие приспособления и др.). Вторая группа инвалидности устанавливается: 1) лицам с полной постоянной или длительной потерей трудоспособности вследствие нарушения функций организма, но не нуждающимся в постоянном постороннем уходе, помощи или надзоре; 2) лицам, которым все виды труда на длительный период противопоказаны вследствие возможности ухудшения течения заболевания под влиянием трудовой деятельности; 3) лицам с тяжелыми хроническими заболеваниями, с комбинированными дефектами опорно-двигательного аппарата и значительной потерей зрения, которым труд не противопоказан, но доступен лишь в специально созданных для них условиях. Третья группа инвалидности устанавливается: 1) при необходимости перевода по состоянию здоровья на работу по другой профессии (специальности) более низкой квалификации вследствие невозможности продолжать работу по прежней профессии (специальности); 2) при необходимости по состоянию здоровья значительных изменений условий работы по своей профессии, которые приводят к значительному сокращению объема производственной деятельности и тем самым к снижению квалификации; 3) при значительном ограничении возможности трудоустройства вследствие выраженных функциональных нарушений у работающих лиц или ранее не работавших; 4) независимо от выполняемой работы при анатомических дефектах или деформациях, влекущих за собой нарушения функций и значительные затруднения при выполнении профессионального труда; 5) лицам, которые не допускаются к выполнению своей работы по эпидемиологическим показаниям (например, при туберкулезе). Для динамического наблюдения за состоянием здоровья и трудоспособности инвалиды I группы проходят освидетельствование через 2 года, а инвалиды II и III групп – через год. При тяжелых заболеваниях и при отсутствии перспективы улучшения клинического и трудового прогнозов группа инвалидности устанавливается без указания срока переосвидетельствования. Бессрочно группа инвалидности устанавливается лицам, достигшим пенсионного возраста, а также инвалидам I и II групп, которым за последние 15 лет группа инвалидности не изменялась или была установлена более высокая группа. Инвалидность классифицируется не только по степени утраты или ограничения трудоспособности, но и в зависимости от причин, приведших к ней. В. зависимости от причины инвалидности законодательство устанавливает размер пенсий, объем и характер других видов социальной помощи. Инвалидность вследствие общего заболевания устанавливается в тех случаях, когда потеря или ограничение трудоспособности наступили в период трудовой деятельности, учебы или после прекращения трудовой деятельности. Установление этой причины означает, что заболевание, повлекшее за собой инвалидность, не относится к числу профессиональных заболеваний. Если травма, явившаяся причиной инвалидности, не связана с производством или выполнением общественных или государственных обязанностей, а получена в быту, на улице, на отдыхе, то причина инвалидности устанавливается как общее заболевание. Инвалидность вследствие профессионального заболевания устанавливается в тех случаях, когда воздействие профессионального фактора явилось определяющим этиологическим моментом в развитии заболевания и последующей инвалидности, когда исключается влияние на развитие данного заболевания других факторов, не связанных с условиями труда (таких как инфекция, бытовые условия и др.). Помимо этого, инвалидность вследствие профессионального заболевания устанавливается при его осложнениях или когда профзаболевание существенно отразилось на течении имевшегося ранее заболевания непрофессиональной этиологии. Инвалидность вследствие трудового увечья как причина инвалидности устанавливается в случаях, когда травма, приведшая к ней, произошла при обстоятельствах, прямо или косвенно связанных с производством, и была расценена как несчастный случай на производстве, а также при выполнении долга гражданина РФ. Инвалидность с детства устанавливается в тех случаях, когда она наступила в результате врожденных болезней, заболеваний и травм в возрасте до 16 лет (у учащихся – до 18 лет) и до начала трудовой деятельности. Инвалидность до начала трудовой деятельности устанавливается в тех случаях, когда заболевание или травма возникли в возрасте старше 16 лет (у учащихся – старше 18 лет), но до начала трудовой деятельности. Инвалидность у бывших военнослужащих Установление факта стойкой нетрудоспособности (инвалидности) – это сложный и ответственный процесс, в котором принимают участие как учреждения системы здравоохранения (больницы, поликлиники, диспансеры), так и учреждения системы социальной защиты населения (медико-социальная экспертиза). Поэтому лечащие врачи и специалисты клинико-экспертных комиссий медицинских учреждений должны хорошо разбираться в вопросах экспертизы стойкой нетрудоспособности. При наличии показаний к направлению больного на медико-социальную экспертизу (МСЭ) ЛПУ оформляют «Направление на МСЭ» (ф. 088/у). В бюро МСЭ заполняются следующие документы: «Акт освидетельствования в МСЭ», «Книга протоколов заседаний МСЭ», «Статистический талон к акту освидетельствования в МСЭ», ежегодно составляется отчет по ф. 7. Подробную статистическую информацию о составе лиц, впервые вышедших и находящихся на инвалидности, о характере заболеваний и причинах инвалидности можно получить при предъявлении «Акта освидетельствования в МСЭ» или «Статистического талона к акту». Обычно рассматривают совокупность лиц, впервые признанных инвалидами (первичная инвалидность), и лиц, состоящих на учете в органах социальной защиты, независимо от времени признания их инвалидами (общая инвалидность, контингент инвалидов). Для анализа вычисляют показатели: 1) по группам инвалидности; 2) по причинам инвалидности; 3) видам заболеваний и др. Анализ динамики инвалидности по группам позволяет выделить положительный, отрицательный, стабильный и переменный типы динамики по тенденции показателей, характеризующих увеличение или уменьшение I – II групп. Важно знать также численное изменение контингентов инвалидов, учитывать число выбывших за год, основные причины снятия их с учета. Показатели инвалидности следующие. Показатель первичной инвалидности относится к числу основных критериев оценки качества медицинской помощи в амбулаторно-поликлинических учреждениях. Первичная инвалидность:
Структура первичной инвалидности (по заболеваниям, полу, возрасту и пр.):
Частота первичной инвалидности по группам инвалидности:
Структура первичной инвалидности по группам инвалидности:
Общая инвалидность (контингент инвалидов):
При анализе общей инвалидности вычисляют показатели общей инвалидности по полу, возрасту, причинам, группам инвалидности, по различным территориям. Структура общей инвалидности:
Данный показатель рассчитывается также по полу, возрасту, группам, причинам инвалидности и другим признакам. Изменение группы инвалидности при освидетельствовании:
Удельный вес инвалидов, впервые вышедших на инвалидность среди всех инвалидов:
Удельный вес инвалидов с детства среди всех инвалидов:
Движение инвалидов в течение года:
В последние годы большое внимание уделяется проблеме реабилитации инвалидов. Оценка мероприятий по реабилитации проводится на основании трех групп показателей: 1) медицинской и профессиональной реабилитации инвалидов; 2) стабильности групп инвалидности при повторном освидетельствовании; 3) утяжелении групп инвалидности повторно освидетельствованных. Эти показатели вычисляются на основании данных раздела V «Результаты переосвидетельствования инвалидов» отчета ф. 7. Показатели реабилитации инвалидов следующие. 1. Показатели медицинской и профессиональной реабилитации инвалидов: 1) полной реабилитации:
2) частичной реабилитации:
2. Показатели стабильности групп инвалидности: стабильности I группы инвалидности (II и III групп инвалидности):
3. Показатели утяжеления групп инвалидности: 1) утяжеления II группы инвалидности:
2) утяжеления III группы инвалидности:
Методика изучения инвалидности предусматривает не только анализ документов МСЭ и ЛПУ, но и методы непосредственного наблюдения за лицами, имеющими стойкую нетрудоспособность, для характеристики качества их жизни. Применяются также методы экспертных оценок качества оказания медико-социальной помощи инвалидам. Проблема изучения инвалидности в нашей стране, как и других показателей здоровья населения, очень актуальна. В России в настоящее время ежегодно более 300 тыс. человек впервые признаются инвалидами. В целом пенсии по инвалидности получают более 8,5 млн человек. В структуре первичной инвалидности инвалиды I группы составляют примерно 15%, II группы – 60%, III группы – 25%. В течение последних лет отмечается рост первичного выхода на инвалидность. По возрасту впервые вышедшие на инвалидность распределяются следующим образом: 10 – 15% – лица пенсионного возраста, 85 – 90% – трудоспособное население. В структуре инвалидности по причинам 1-е место занимают болезни сердечно-сосудистой системы (более 30%), 2-е место – злокачественные новообразования (около 20%), 3-е место – травмы (около 15%). Особое место в инвалидности занимает проблема детей-инвалидов, которые составляют более 200 тыс. человек в России. В структуре инвалидности с детства преобладают психоневрологические заболевания, включая умственную отсталость (более 50%), далее следуют заболевания нервной системы, включая детский церебральный паралич, врожденные аномалии, последствия травм и отравлений. Ежегодно в России рождается более 30 тыс. детей с врожденной и наследственной патологией, из них 2/3 в последующем становятся инвалидами, причем в 60 – 80% случаев инвалидность детей обусловлена перинатальной патологией. Международная классификация болезней и проблем, связанных со здоровьем Международная классификация болезней (МКБ) – это система группировки болезней и патологических состояний, отражающая современный этап развития медицинской науки. МКБ является основным нормативным документом при изучении здоровья населения в странах – членах Всемирной организации здравоохранения. В 1900 г. в Париже на международной конференции с участием 26 государств была утверждена в качестве международной классификация Бертильона с пересмотром ее каждые 10 лет. Всего МКБ пересматривалась 10 раз. Последний пересмотр состоялся в 1989 г. в Женеве и был принят 43-й сессией Всемирной ассамблеи здравоохранения. По рекомендации ВОЗ Десятая международная статистическая классификация болезней и проблем, связанных со здоровьем, вступила в силу с 1 января 1993 г.; в России она начала действовать с 1 января 1998 г. Цель и области применения МКБ-10. Классификацию болезней можно определить как систему рубрик, в которые конкретные нозологические единицы включены в соответствии с принятыми критериями. Целью МКБ является создание условий для систематизированной регистрации, анализа и сравнения данных о заболеваемости и смертности, полученных в разных странах и регионах в разное время. МКБ используется для преобразования словесной формулировки диагнозов болезней и других проблем, связанных со здоровьем, в буквенно-цифровые коды, которые обеспечивают удобство хранения, извлечения и анализа данных. Структура МКБ-10. МКБ является переменно-осевой классификацией. Ее схема заключается в том, что статистические данные о болезнях группируются таким образом, чтобы обеспечить ее максимальную приемлемость при использовании как для всех практических и эпидемиологических целей, так и для оценки качества медико-санитарной помощи. Выделяют следующие основные группы: 1) эпидемические болезни; 2) конституциональные (или общие) болезни; 3) местные болезни, сгруппированные по анатомической локализации; 4) болезни, связанные с развитием; 5) травмы. МКБ построена по десятичной системе с последовательной детализацией от крупных классов (в МКБ-10 их 21) и групп болезней к трехзначным рубрикам и четырехзначным подрубрикам числом до десяти. В качестве классов представлены, например, инфекционные и паразитарные болезни, новообразования, травмы и отравления, болезни органов пищеварения и иное; в качестве групп – туберкулез, злокачественные новообразования мочеполовых органов, ожоги, грыжа брюшной полости и т. д. В рубриках объединены формы проявления одного заболевания, например амебиаз, туберкулез легких; также они могут включать собирательные понятия: нарушения минерального обмена, болезни надпочечников и т. д. Наиболее детальная информация дается на уровне подрубрик. Важной частью МКБ является алфавитный перечень, содержащий диагностические термины с указанием, к какой рубрике и подрубрике они относятся. В МКБ-10 болезни распределяются по классам следующим образом (табл. 9). Таблица 9   Рубрики с I по XVII класс относятся к заболеваниям и патологическим состояниям, XIX класс – к травмам и отравлениям и некоторым другим последствиям воздействия внешних факторов, остальные классы содержат ряд современных понятий, касающихся диагностических данных. Например, XVIII класс включает симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, класс XX «Внешние причины заболеваемости и смертности» используется для регистрации любых внешних причин болезней и патологических состояний. XXI класс «Факторы, влияющие на состояние здоровья и обращение в учреждения здравоохранения» предназначен для классификации данных, объясняющих причину обращения в учреждение здравоохранения человека, не являющегося больным в данное время. В МКБ-10 использован буквенно-цифровой код с буквой в качестве первого знака и цифрой на втором, третьем и четвертом знаке кода. Четвертый знак следует за десятичной точкой. Таким образом, возможные номера кодов простираются от А00.0 до Z99.99 (буква U не используется). МКБ-10 состоит из трех томов: том 1 – содержит основную классификацию; том 2 – инструкции по применению для пользователей; том 3 – алфавитный указатель к классификации. Концепция «семейства» классификаций болезней и проблем, связанных со здоровьем. Хотя МКБ предназначена главным образом для классификации болезней и травм, имеющих официальный диагноз, не каждая проблема или причина обращения за медицинской помощью могут быть обозначены с помощью официального диагноза. Поэтому МКБ-10, как уже указывалось, предусматривает возможность обработки данных о широком спектре признаков, симптомов, отклонений, обнаруженных в процессе исследований, жалоб, социальных обстоятельств и других проблем, связанных со здоровьем, которые могут указываться вместо диагноза в медицинской документации (классы XVIII и XXI). Тем не менее МКБ не всегда позволяет включать достаточно детальные информации по различным характеристикам классифицируемых состояний. Кроме того, было предложено, чтобы МКБ включила классификации дополнительной информации, касающейся состояния здоровья или медицинской помощи. Однако основная МКБ, представленная в трех томах МКБ-10, не может включить всю эту дополнительную информацию и при этом остаться доступной и удобной для пользователей. Поэтому была создана концепция «семейства» классификаций, включающего тома, опубликованные отдельно от основной МКБ и используемые по мере необходимости. В центре «семейства» находится традиционная МКБ с присущими ей формами и структурами. Существуют две основные группы классификаций. Классификации первой группы охватывают данные, относящиеся к диагнозам и состоянию здоровья, и строятся непосредственно на основе МКБ путем сокращения или расширения перечня рубрик. Эта группа также включает классификации, дополняющие перечни рубрик, что используется для достижения большей клинической детализации, например в вариантах классификации, адаптированных для узких специалистов. Вторая группа классификаций охватывает аспекты, относящиеся к нарушениям здоровья, которые не вписываются в формальные диагнозы известных в настоящее время состояний, а также другие классификации, касающиеся медицинской помощи. Эта группа включает классификации инвалидности, медицинских и хирургических процедур и причин обращения в учреждения здравоохранения. 1. Классификации, основанные на диагнозе: 1) специальные перечни для статистических разработок вытекают непосредственно из основной классификации и используются для представления данных и облегчения анализа сведений о состоянии здоровья и его динамики на национальном и международном уровне. Существует пять таких перечней: 4 – для данных о смертности и 1 – для данных о заболеваемости. 2) специализированные варианты объединяют в одном компактном томе те разделы и рубрики МКБ, которые относятся к конкретной специальности; они разрабатываются международными группами специалистов. В настоящее время действующими являются варианты по онкологии, дерматологии, неврологии, ревматологии и ортопедии, педиатрии, психическим расстройствам, зубоврачебному делу и стоматологии. II. Недиагностические классификации: 1) процедуры, применяемые в медицине, включают в себя диагностические, профилактические, терапевтические, рентгенорадиологические, медикаментозные, хирургические и лабораторные процедуры; 2) международная классификация нарушений, снижения трудоспособности и социальной недостаточности (МКНСТ и СН) касается последствий болезни, включая травмы и нарушения. МКНСТ и СН содержит три отличающиеся друг от друга классификации, каждая из которых относится к различным последствиям болезни: а) классификация нарушений представляет расстройства на уровне конкретного органа; б) классификация снижения трудоспособности отражает последствия нарушений в виде ограничения или отсутствия способности осуществлять деятельность в рамках, считающихся нормальными для человека, т. е. она отражает расстройства на уровне отдельного человека; в) классификация социальной недостаточности характеризует нарушения, при которых человек может выполнять лишь ограниченно или не может выполнять совсем обычную для его положения роль в жизни (в зависимости от возраста, пола, социального и культурного положения), т. е. она отражает несоответствие между реальными возможностями и желаниями самого человека. Эта классификация не является классификацией индивидуумов. Это классификация обстоятельств, которые ставят человека с потерей трудоспособности в невыгодное положение по сравнению с другими людьми с точки зрения норм, принятых в обществе. Международная номенклатура болезней (МНБ) Главная цель МНБ – дать каждой нозологической единице одно рекомендованное название. Основными критериями выбора этого названия должны быть: 1) специфичность (применимость к одной и только одной болезни); 2) однозначность (чтобы название само указывало на суть болезни); 3) этиологичность (чтобы название болезни было основано на ее причине). Каждой болезни или синдрому с рекомендованным названием дается однозначное краткое определение, после которого приводится перечень синонимов. МНБ дополняет МКБ. Статистическую классификацию отличает от номенклатуры болезней элемент группировки, так как номенклатура должна иметь отдельное заглавие для каждой известной болезни. |
|
||
|
Главная | Контакты | Нашёл ошибку | Прислать материал | Добавить в избранное |
||||
|
|
||||
